הרחבת עורק כלילי עם בלון ותומכן - סטנט
פרופסור דוד רוט
הגדרה
אנגיופלסטיה כלילית היא שיטה פולשנית לא ניתוחית, המאפשרת פתיחה או הרחבה של עורקים כלילים מוצרים או חסומים על ידי טרשת עורקים. במהלך צנתור מוחדר צנתר שבקצהו בלון לאזור ההצרות או החסימה בעורק. הבלון מנופח ומרחיב בכוח את ההצרות. ברוב המקרים נעשה שימוש גם בתומכן (רשת מתכת המצפה את הבלון). כאשר הבלון מנופח- מתרחב התומכן ונצמד בכוח לדופן העורק שעובר הרחבה. לאחר ריקון הבלון ושליפתו מהעורק המורחב, נותר בעורק תומכן אשר מצפה את איזור ההרחבה מבפנים
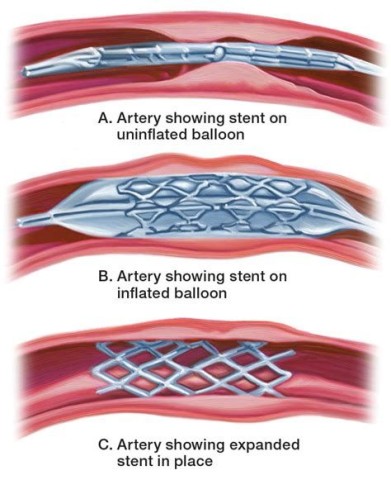
סוגי תומכנים
יש מספר רב של חברות המייצרות תומכנים שונים אולם קיימות שתי קטגוריות חשובות:
תומכנים מתכתיים חשופים: (BMS=bare-metal stents)
תומכנים משחררי תרופה (DES=drug-eluting stents)
שני סוגי התומכנים הללו הם מתכתיים, אך משחררי התרופה מצופים בתרופה המשתחררת באופן מבוקר אל רקמת העורק. התרופה מעכבת התרבות תאים וכך מקטינה את הסיכון להצרות חוזרת באזור ההרחבה.
סוג נוסף של תומכנים שיתכן ותהיה לו חשיבות בעתיד – תומכנים מתכלים (biodegradable Stents)- כעת בשלבי מחקר ופיתוח.
למי מתאימה הפרוצדורה
תעוקת חזה: טרשת עורקים עלולה לגרום לתעוקת חזה (בדרך כלל כאבי חזה במאמץ אך לעיתים קוצר נשימה במאמץאו עייפות חריגה במאמץ). במצב זה הרחבת איזור הטרשת עם בלון ותומכן עשויה להפיג את התעוקה.
אוטם שריר הלב: כאשר על פני טרשת כלילית נוצר קריש דם והעורק הכלילי נחסם לפתע וגורם להתקף לב ניתן במהלך צנתור דחוף לפתוח את העורק החסום, לחדש את זרימת הדם בעורק ועל ידי כך להקטין את הנזק הנגרם ללב (להקטין את איזור האוטם).
יש לדעת כי תעוקה נגרמת בשל טרשת עורקים החוסמת 70% או יותר מקוטר העורק הכלילי. טרשת שתחסום 60% או פחות לא תגרום לתעוקה גם לא במאמץ ניכר. לעומת זאת אין קשר בין חומרת ההצרות שגורמת הטרשת לסיכון שתגרום להתקף לב- למעשה רוב התקפי הלב נגרמים בשל טרשת עורקים החוסמת 40% עד 60% מקוטר העורק.
כאשר בצנתור מאובחנת טרשת חסימתית, לא תמיד הפתרון המועדף הוא הרחבת העורק עם בלון ותומכן. יש מצבים בהם מועדף ניתוח מעקפים. למשל כאשר יש טרשת חסימתית בשלושת העורקים הכלילים, ובמיוחד אם בנוסף תפקוד הלב מופחת, או שקיימת סוכרת.
סיבוכים
חסימת תומכן על ידי קריש דם: בסוף הפרוצדורה העורק המורחב מצופה בחלקו הפנימי בתומכן, כלומר רשת מתכת. התומכן חשוף לזרם הדם. התומכן נשאר חשוף לזרם הדם מספר חודשים עד שתאים מדופן העורק יוצרים רקמה שמכסה אותו וחוצצת בינו ובין זרם הדם. כל עוד התומכן חשוף לזרם הדם הסיכון לקרישת דם בתוכו גדולה, ובמידה ותתרחש וחסם העורק ויתרחש התקף לב שסכנתו רבה. על מנת למנוע תרחיש זה מקבל המטופל שילוב של שתי תרופות נוגדות טסיות: האחת היא אספירין, והשניה אחת משלוש: פלביקס, אפיינט או ברלינטה. חשוב מאד לקחת את התרופות האלה לפי המרשם ולתקופה אותה ציין המצנתר במכתב השחרור. בדרך כלל לאחר שנה ניתן להפסיק את התרופה השניה (פלביקס, אפיינט או ברילינטה) את האספירין ממשיכים ללא תאריך יעד.
הצרות חוזרת: נגרמת על ידי תהליך הריפוי של האיזור המורחב בעורק- תאים מדופן העורק מתרבים וגורמים במשך הזמן (בתוך 9 עד 12 חודשים מהצנתור) להצרות חוזרת של העורק. הצרות החוזרת לאחר הרחבת עורק עם בלון מתרחשת בכ 30% מהמקרים. הצרות חוזרת לאחר הרחבה עם תומכן חשוף((BMS מתרחשת בכ 20% מהמקרים. הדרך היחידה כיום להפחית את שעור ההצרות החוזרת לפחות מ 10% היא לעשות שימוש בתומכנים משחררי תרופה (DES).
דימום: בנקודת הדקירה במפשעה או בשורש כף היד. לרוב מדובר בדימום קל אך לעיתים יוצר דימום חמור יותר ובמקרים נדירים ידרש מתן מנות דם או התערבות כרורגית.
סיבוכים נדירים יותר
התקף לב: לעיתים נדירות במהלך הרחבת עורק כלילי מתרחש אוטם לבבי.
נזק לכליות: חומר הניגוד בו נעשה שימוש בצנתור עלול לגרום לאי ספיקת כליות. הסיכון לכך גבוה במיוחד כאשר למטופל מחלת כליות מלכתחילה.
ארוע מוחי: קריש דם במידה ונוצר בצנתר, או חלק מטרשת שנתלש מדופן אבי העורקים במהלך הצנתור עלולים להגיע עם זרם הדם למוח ולגרום לאוטם מוחי. סיבוך זה הוא נדיר. במהלך צנתור מקבל המטופל הפרין – נוגד קרישה באופן שגרתי על מנת למנוע יצירת קרישי דם בצנתר.
הפרעות קצב: במהלך צנתור והרחבת עורק עלולות להופיע הפרעות קצב מהירות או איטיות. לרוב מדובר בתופעה זמנית וחולפת.
הכנה לצנתור (במטרה להפחית סיכון לסיבוכים)
צום: במשך 6-8 שעות לפני הפרוצדורה.
הפסקת תרופות מסויימות: לפי הוראות המצנתר: נהוגה הפסקת טיפול בתרופות נגד סוכרת במיוחד גלוקופג= גלוקומין מיום לפני הצנתור.
הכנה כליתית: במידה וקיימת סכנה גדולה להתפתחות אי ספיקת כליות כתוצאה מצנתור, או שכבר קיימת מידה של אי ספיקת כליות, ניתן לתת נוזלים תוך ורידית מספר שעות לפני הצנתור במטרה להפחית את הסיכון לכליות.
הצנתור עצמו
בהרדמה מקומית (אין צורך בהרדמה כללית) מוחדר צנתר דרך עורק בשורש כף היד או במפשעה ומגיע עד למוצא העורקים הכלילים מאבי העורקים. דרך צנתר זה מוחדר צנתר דק יותר שבקצהו בלון או בלון עם תומכן אל איזור ההצרות בעורק הכליליי, שם מנופח הבלון כפי שתואר לעיל.
לאחר הצנתור
שחרור מבית החולים: בדרך כלל ביום שלאחר הצנתור במידה והפרוצדורה היתה מתוכננת. במידה ומדובר בצנתור דחוף שבוצע עקב התקף לב, מועד השחרור נקבע לפי חומרת התקף הלב.
טיפול תרופתי: כל אדם שעבר צנתור ובמהלכו הרחבת עורק כלילי עם בלון ותומכן, זקוק לטיפול תרופתי להשגת שתי מטרות: 1. מניעת הווצרות קריש דם בתומכן- זאת על ידי תרופות נוגדות טסיות כמוסבר לעיל
2. עצירת התהליך הטרשתי בכדי למנוע חסימת עורקים בעתיד, למנוע התקף לב בעתיד וצורך בצנתורים נוספים- זאת על ידי שילוב של טיפול תרופתי בגורמי הסיכון ואימוץ הרגלי חיים בריאים.
מעקב קרדיולוגי תקופתי: פעם עד פעמיים בשנה באופן שגרתי, במטרה לודא כי הטיפול התרופתי נכון ויעיל ולנצל את מלוא הפוטנציאל למנוע ארועי לב נוספים בעתיד.
חשוב להבין כי פתיחת עורק עם בלון ותומכן או מעקף לעורק בניתוח מעקפים אינם עוצרים את טרשת העורקים. הם פיתרון מכאני לסיבוך (חסימת עורק) שנגרם על ידי טרשת עורקים. טרשת עורקים עלולה להמשיך להתפתח גם לאחר החדרת תומכן כלילי או ניתוח מעקפים, וכך לשבש את התוצאה של הצנתור או הניתוח. בכדי לעצור את הטרשת יש לנטרל את הגורמים לטרשת
